Las venas varicosas de las extremidades inferiores son una enfermedad caracterizada por un funcionamiento deficiente de las venas de las piernas. Puede ocurrir sin signos visibles o tener un patrón venoso claro; todo depende del tipo y la etapa. Un componente integral de esta enfermedad es la rotura de las válvulas venosas, sin las cuales la vena deja de funcionar correctamente. Esto provoca la aparición de venas dilatadas y mala circulación en la pierna.
Causas de las venas varicosas
La sangre venosa sube desde los dedos de los pies hasta el tronco; si se interrumpe el proceso, permanece en las piernas. El corazón no puede crear suficiente fuerza de succión para elevar la sangre. Existen varios mecanismos, siendo el principal la bomba muscular (bomba musculovenosa). Las válvulas definen la dirección del flujo sanguíneo, haciendo que se mueva de abajo hacia arriba. Si bajo la fuerza de la gravedad la sangre intenta regresar, las válvulas se cerrarán y no la dejarán pasar.
Durante la contracción de los músculos de las piernas, por ejemplo al caminar, la sangre de la vena se “comprime” y se dirige al cuerpo. Durante la relajación muscular, la vena se llena de sangre, que es “aspirada” desde abajo. El fallo del mecanismo provoca la aparición de varices en las extremidades inferiores.
Hay varios factores que provocan la aparición de la enfermedad. Se dividen en 2 grandes grupos:
- Hereditario. Uno de los padres o parientes cercanos tiene la condición. Esta es la causa de las varices en el 90% de los pacientes.
- Adquirido. Ocurre debido a los efectos adversos de los factores provocadores.
El principal culpable es la genética. Y ya se le han impuesto circunstancias adicionales:
- profesión que implica estar de pie o sentado durante mucho tiempo (vendedores, oficinistas, conductores, cirujanos);
- el embarazo como “revolución hormonal” en el cuerpo de la mujer (las venas se estiran y se notan, después del parto no siempre se recuperan y con cada nuevo embarazo la situación empeora);
- las enfermedades de los órganos pélvicos impiden la salida y aumentan la presión en las venas;
- tomar medicamentos hormonales (haciendo que las paredes vasculares sean menos elásticas);
- pasión excesiva por los procedimientos de calentamiento (visitar baños, saunas);
- aumento de la presión intraabdominal (con tos crónica o resfriado);
- trabajos físicos pesados, transporte de cargas pesadas (cargadores, estibadores, constructores);
- exceso de peso corporal (más volumen de sangre significa más carga en los vasos);
- lesiones que afectan las venas y perjudican la circulación sanguínea;
- factores biológicos: vejez, alto crecimiento;
- malos hábitos (alcohol, cigarrillos)
- falta de actividad física;
- usar ropa compresiva.
Las venas descansan cuando la persona se acuesta y la sangre prácticamente fluye a través de ellas en dirección desde las piernas hasta el corazón. Les gusta trabajar cuando sus músculos les ayudan activamente mientras caminan. Las venas experimentan una enorme tensión cuando una persona se pone de pie o se sienta. La capacidad de soportar esta carga o no depende de la herencia y de la presencia de otros factores provocadores.
Ahora que hemos descubierto los motivos, pasemos a los síntomas de las varices.
¿Cómo se manifiestan las varices?
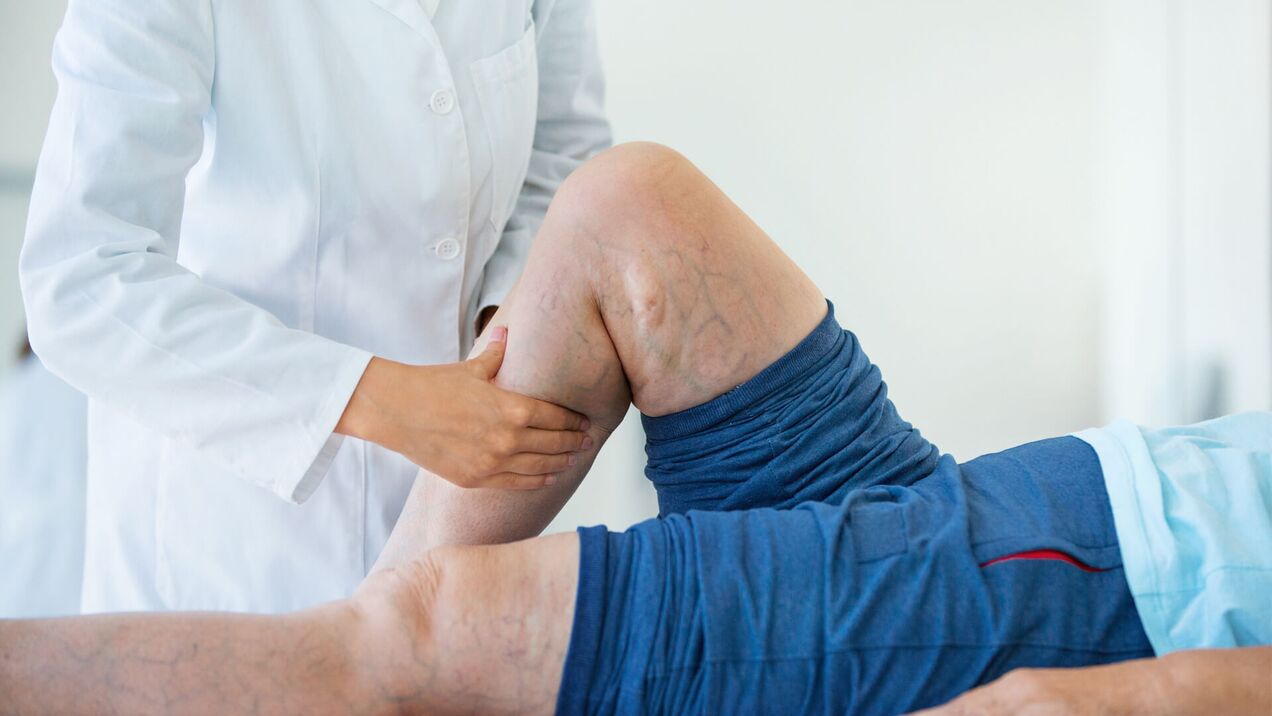
Los síntomas de las varices en mujeres y hombres son generalmente similares, aunque tienen pequeñas diferencias
El síntoma más evidente es la presencia venas dilatadas de las extremidades inferiores diferentes tamaños:
- Hasta 1 mm – telangiectasias o arañas vasculares;
- de 1 a 3 mm – reticular (tortuoso);
- a partir de 3 mm – venas varicosas.
El funcionamiento insuficiente de la bomba musculovenosa se expresa por hinchazón de las piernas. Comienza en el tercio inferior de la pierna y sube hasta el nivel de la articulación de la rodilla.
Si las piernas permanecen en posición vertical durante mucho tiempo sin moverse, la sangre se estanca y su parte líquida "suda" a través de la pared del vaso hacia los tejidos circundantes. Formas de hinchazón. Al acostarse, las extremidades no se hinchan, ya que la circulación se produce de forma natural y sencilla.
¿Cómo saber si hay hinchazón? Tenga en cuenta la ubicación del elástico en el calcetín. Después de la eliminación, queda un rastro, lo que significa que el líquido se elimina mal y se acumula en los tejidos.
Síntomas de edema con venas varicosas:
- ocurrir a la mitad del día;
- peor por la noche debido a estar de pie o sentado durante mucho tiempo;
- pasar la noche mientras una persona duerme;
- no te muevas hacia el pie.
El edema venoso en las piernas suele ir acompañado de sensación de pesadez, que puede sentirse como “tensión” o “zumbido” en los músculos de la pantorrilla o en toda la parte inferior de la pierna.
A menudo puede resultar incómodo calambres nocturnos en las extremidades inferiores. La razón de esto es la retención de sangre venosa, lo que altera los procesos metabólicos que ocurren en los músculos. Esto provoca espasmos severos en los músculos de la pantorrilla, a menudo provocados por estiramientos durante el sueño. La pierna parece tener fuertes calambres, razón por la cual la persona se despierta.
Piel seca en las piernas es consecuencia de trastornos nutricionales de los tejidos. Las toxinas que no son eliminadas por el torrente sanguíneo alteran el funcionamiento normal de las células. La epidermis se vuelve menos elástica y pierde humedad, lo que provoca descamación.
La insuficiencia venosa prolongada aumenta la permeabilidad vascular. La parte líquida y los elementos formados de la sangre “sudan” a través de la pared hacia el tejido circundante, donde se destruyen. Los pigmentos sanguíneos se esparcen debajo de la piel; externamente parece hiperpigmentación, oscurecimiento de la epidermis con formación de manchas marrones.
El proceso suele ir acompañado compactación del tejido (induración), que se produce debido al deterioro del suministro de sangre y una nutrición insuficiente durante un tiempo prolongado. Al mismo tiempo, se reconstruye la estructura de la piel y del tejido subcutáneo, volviéndose más fibras conectivas y menos elásticas. Muy a menudo, este fenómeno se observa en el tercio inferior de la pierna, en la parte interna.
Si la enfermedad no se trata, empeorará. En las últimas etapas, aparecen úlceras tróficas. Una herida que no ha cicatrizado durante mucho tiempo se encuentra en la superficie interna del tercio inferior de la pierna. Puede ser del tamaño de una moneda de cinco kopeks o abarcar toda la espinilla.
Complicaciones de las venas varicosas.
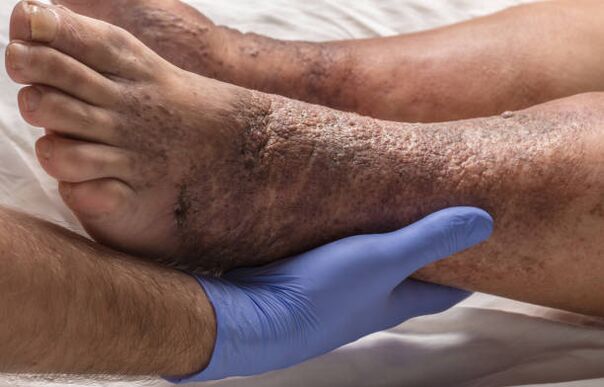
La inflamación de las venas safenas, la formación de coágulos de sangre y su separación, la obstrucción de las arterias pulmonares, los cambios en la piel, las úlceras tróficas: todas estas son complicaciones de las venas varicosas, consecuencias de una patología a largo plazo.
Tromboflebitis - inflamación de las venas safenas. Se forma un coágulo de sangre en los vasos superficiales, acompañado de una reacción inflamatoria. Una condición peligrosa que amenaza con extenderse a venas más profundas. Parte del coágulo puede desprenderse y viajar desde el corazón a los pulmones, bloqueando una arteria pulmonar. Esta afección se llama embolia pulmonar (EP).
La tromboflebitis generalmente se trata de forma ambulatoria, pero los métodos de tratamiento dependen del estado del paciente y de muchos factores asociados y los prescribe un médico.
Flebotrombosis – formación de coágulos de sangre en venas profundas. La complicación conduce a hinchazón y dolor constantes, plagados de separación de parte del coágulo de sangre y el desarrollo de embolia pulmonar. El tratamiento de la flebotrombosis se produce en un ambiente hospitalario, con hospitalización.
PE (embolia pulmonar) – una afección en la que un coágulo de sangre se desprende y viaja a la arteria pulmonar. En el tromboembolismo existe riesgo de muerte súbita, cuando un coágulo de sangre bloquea una arteria y provoca asfixia, dolor en el pecho e infarto pulmonar.
La obstrucción de las pequeñas ramas de la arteria pulmonar puede ser asintomática, pero tiene graves consecuencias. La embolia pulmonar masiva se trata exclusivamente en cuidados intensivos.
Insuficiencia venosa crónica (IVC) - el resultado de un retraso en el flujo sanguíneo venoso en las piernas debido a una "rotura" del mecanismo de la válvula.
Lo describiré esquemáticamente de esta manera: el cuerpo humano está formado por células que necesitan ser alimentadas. Para ello, la sangre arterial fresca, rica en oxígeno y nutrientes, llega a todas las células y tejidos. Después de que las células "comen", forman "desechos", que se vierten en las venas. La sangre venosa se purifica, se satura de oxígeno y se convierte en sangre arterial. El círculo se cierra.
¿Qué pasa en caso de problemas circulatorios? La salida se retrasa y los residuos no se eliminan. Los tejidos empiezan a sufrir y pasan de normal a malo (enfermos). Todos los procesos cambian. Las paredes vasculares pierden líquido y se forma edema. Se produce dolor. Con el tiempo, el espacio intercelular cambia, el tejido subcutáneo se vuelve más grueso y “se encoge”, la piel se oscurece y engrosa y aparecen úlceras que no curan a largo plazo.
Hiperpigmentación y lipodermatoesclerosis. – consecuencias de la NV crónica. Estas no son condiciones que pongan en peligro la vida, pero perjudican la calidad de vida. La sensación de tensión en la piel y su antiestético aspecto provocan molestias. Las complicaciones disminuyen después del tratamiento de las varices.
eccema varicoso – inflamación de la piel de la pierna con enrojecimiento y picor, zonas acuosas y descamación. Exteriormente se parece al eccema común, pero se trata de manera diferente: sin eliminar la enfermedad subyacente (insuficiencia venosa), cualquier ungüento resultará ineficaz.
Úlcera trófica – una herida abierta que no sana durante más de 2 meses. Ocurre debido a una nutrición deficiente de los tejidos. El flujo sanguíneo deficiente y el estancamiento limitan el suministro de nutrientes a las células, lo que les impide multiplicarse normalmente y llenar el defecto de la piel con nuevas estructuras. Es inútil tratar las úlceras únicamente con ungüentos; Se necesita un enfoque integrado que utilice múltiples métodos para eliminar la CVI.
Sangrado de venas varicosas Puede ocurrir incluso con lesiones leves en la región de la espinilla y generalmente es grave, porque en los vasos dilatados la presión arterial está por encima de lo normal. Detener el sangrado es fácil: aplique un paño esterilizado sobre la herida y véndala bien. No utilice un torniquete; Si la extremidad está entumecida o con hormigueo, afloje el vendaje. Además, levante la pierna más alto.
Diagnóstico
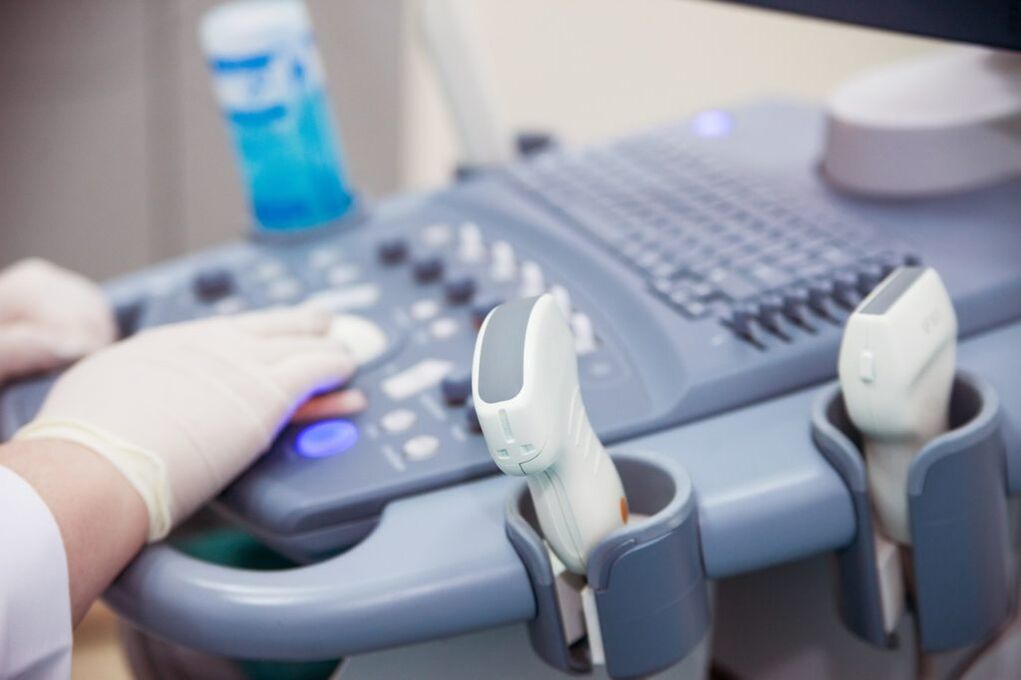
Hacer un diagnóstico comienza con una consulta. El médico averigua si realmente el problema son las varices y listo. En mi consulta hubo casos con síntomas de varices, pero no tenían nada que ver. El edema es causado por insuficiencia cardíaca, linfedema y alergias.
Es posible que el cuadro clínico no indique varices, sino más bien otra enfermedad. El dolor en los músculos de la pantorrilla se asocia con aterosclerosis de las arterias, osteocondrosis y pie plano. Las causas de las úlceras tróficas son hipertensión, infecciones de la piel, accidentes cerebrovasculares y daños a los nervios periféricos.
Un flebólogo realizará un diagnóstico diferencial y realizará un diagnóstico preciso, averiguando qué está causando sus síntomas. Un método diagnóstico fiable es el estudio dúplex. Ayuda a aclarar el estado de los vasos sanguíneos y desarrollar tácticas individuales de manejo de pacientes.
La tomografía computarizada, la venografía por resonancia magnética y la venografía rara vez se utilizan en la actualidad.
¿Cómo tratar?
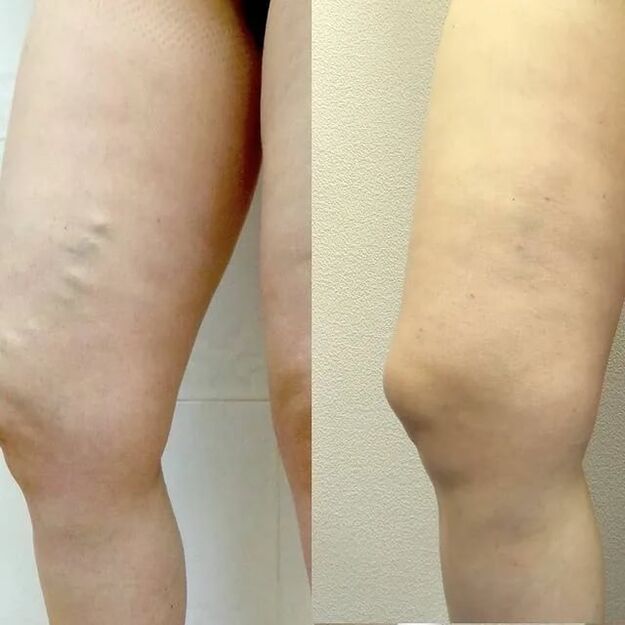
El tratamiento debe ser siempre integral. El médico tiene a su disposición tres pautas:
Primero - prendas de punto de compresión elástica. Esto incluye calcetines, medias y pantimedias hasta la rodilla. Todos ellos tienen diferentes grados de presión. El tipo de malla y el grado de compresión se seleccionan individualmente según la naturaleza y la etapa de la patología.
Me gustaría enfatizar: si ya ha intentado usar una prenda de compresión, pero no ha notado ninguna mejora o su condición ha empeorado, debe consultar a un médico. Es posible que tengas otra enfermedad además de las varices; Los productos pueden ser de mala calidad o utilizados incorrectamente. Es necesario descubrir por qué no hay dinámicas positivas.
Segundo - terapia con medicamentos. La gama de medicamentos que reducen las manifestaciones de CVI es amplia. Algunos medicamentos son más fuertes, otros son más débiles. El médico selecciona los medicamentos teniendo en cuenta el fabricante, la dosis, el régimen y la duración.
Tercero - cirugia. Existen varios tipos de operaciones: flebectomía (extracción de venas dilatadas mediante incisiones), miniflebectomía (extracción mediante punciones), obliteración con láser (sellado con láser), ablación por radiofrecuencia (sellado térmico). Cada método tiene sus propias ventajas y desventajas, oportunidades y limitaciones. El flebólogo decide qué método o combinación de métodos es el adecuado para usted.
























